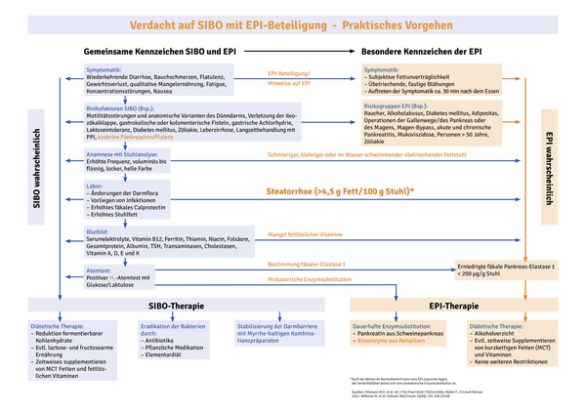
Eschborn – In etwa 40 Prozent der Fälle1,2 liegen die bakterielle Fehlbesiedelung des Dünndarms (small intestinal bacterial overgrowth, SIBO) und die exokrine Pankreasinsuffizienz (EPI) mit unzureichender Produktion von Verdauungsenzymen vergesellschaftet vor. Die gemeinsame unspezifische abdominelle Symptomatik ergibt sich weitgehend durch die bakterielle Zersetzung unverdauter Nahrung. Aufgrund schwerer Folgen wie quantitative und qualitative Malnutrition sowie einer erhöhten Durchlässigkeit der Darmbarriere mit Neigung zur systemischen Inflammation empfiehlt sich neben der Differentialdiagnose auch die gleichzeitige Behandlung beider Ätiologien. Hilfreich im Praxisalltag ist dabei eine von Experten entwickelte Matrix zum Vorgehen bei Diagnostik, essenziell zu bestimmenden Laborparametern und der Behandlung (Abb.1). „Therapiesäulen bei Koexistenz von SIBO und EPI sind die Verbesserung der Digestion, die Eradikation pathogener Keime sowie die Stabilisierung der Darmbarriere“, betont Heilpraktiker Fabian Müller aus München. Durch eine Substitution fehlender Verdauungsenzyme, beispielsweise mit Rizoenzymen, kann nicht nur die Verdauung, sondern auch die physiologische Mikrobiota des Dünndarms weitestgehend wiederhergestellt werden3. Im Unterschied zu Enzymen aus Schweinepankreas wirken die vegetarischen Rizoenzyme aufgrund ihrer natürlichen Säurestabilität4,5 unabhängig von den pH-Bedingungen in Magen und Dünndarm6. Dies kann sich insbesondere bei einer schweren Insuffizienz mit beeinträchtigter Bicarbonatproduktion vorteilhaft auswirken, da keine neutralisierende Zusatzmedikation notwendig ist, deren Einsatz das Risiko einer SIBO um das 3fache erhöhen würde7“, erläutert der SIBO-Spezialist.
Kausalkette der abdominellen Symptomatik
Durch den Verdauungsenzymmangel bei einer EPI gelangt unverdaute Nahrung in tieferliegende Dünndarmregionen, wo sie mikrobiell zersetzt wird. Die beim Abbau von Kohlenhydraten gebildeten Gase führen zur abdominellen Distension, Flatulenz und Bauchschmerzen. Der steigende Gasdruck dehnt die Ileozökalklappe und ermöglicht so eine Translokation von Keimen aus dem Dickdarm. Im Dünndarm nehmen Pathobionten zu, protektive Taxa wie kurzkettige fettsäureproduzierende Mikrobiota sowie lactatproduzierende Mikrobiota werden zurückgedrängt. Dadurch steigt das Risiko für Entzündungen an der Darmwand. Auch die bei der Zersetzung von Proteinen entstehenden Enterotoxine schädigen die Dünndarmmukosa und erhöhen ihre Durchlässigkeit. Austretende Bakterien können so eine systemische Inflammation hervorrufen und strukturelle Schäden am Pankreas verstärken. Zudem fehlen bei einer EPI die von den Azinarzellen des Pankreas gebildeten antibakteriell wirksamen Substanzen6.
Vorgehen bei Verdacht auf EPI-Beteiligung
Die nahezu identischen Beschwerden treten bei beiden Indikationen in zeitlichem Zusammenhang mit der Nahrungsaufnahme auf – bei der EPI etwa 30 Minuten postprandial, bei der SIBO beginnen sie nach der ersten Mahlzeit und werden im Tagesverlauf und vor allem nach kohlenhydratreichen Mahlzeiten stärker. Bei der EPI steht jedoch die subjektive Fettunverträglichkeit im Vordergrund. Zur Differenzierung dient vor allem die EPI-spezifische voluminöse und faulig riechende Steatorrhoe mit mehr als 4,5 g Fett pro 100 g Stuhl. Sie tritt jedoch erst spät im Krankheitsverlauf auf. Die Störung der Fettverdauung kann aber auch bei einer Fettkarenz oft visuell nicht erkannt werden. Um bei unerklärlicher abdomineller Symptomatik eine EPI-Beteiligung festzustellen, ist daher die Bestimmung des Markerenzyms Pankreas-Elastase 1 unumgänglich, vor allem bei Risikopatienten mit Diabetes mellitus, Mukoviszidose, Alkoholabusus, hohem Alter oder mit OP der Gallenwege, des Magens und der Bauchspeicheldrüse. Hinweise zum praktischen Vorgehen bei vermuteter EPI bietet eine umfassende Matrix, die sowohl Diagnoseinstrumente zur Abgrenzung beider Ätiologien als auch mögliche Therapieansätze aufzeigt (Abb. 1). „Auch eine Probetherapie mit Verdauungsenzymen kann den Verdacht auf eine zugrundeliegende EPI erhärten“, betont Müller.
Gleichzeitige Therapie von EPI und SIBO
Eine Enzymsubstitution kann die EPI-Symptome bessern und auch die Dysbiose rückgängig machen: Erhöhung der α-Diversität, Abnahme pathogener Keime sowie Reduktion des Overgrowth. Das Muster der Mikrobiota kann daher auch als Marker für eine erfolgreiche Substitutionstherapie herangezogen werden3. Als Enzymersatz werden Verdauungsenzyme aus Schweinepankreas oder aus Reispilzen (Rizoenzyme) eingesetzt. Die vegetarischen Rizoenzyme wie im Arzneimittel NORTASE haben ein breites pH-Wirkspektrum (pH 3-9) und wirken nahezu unabhängig vom pH-Wert in Magen und
Duodenum4-6. Sie müssen im Gegensatz zu tierischen Enzymen
(pH 5-7) weder durch einen galenischen Überzug vor Magensäure geschützt werden noch benötigen sie eine neutralisierende Zusatzmedikation wie Protonenpumpenhemmer (PPI). Zur Verringerung der Bakterienlast steht bei SIBO die Reduktion fermentierbarer Kohlenhydrate im Vordergrund. Zur Eradikation kommen zudem Antibiotika, pflanzliche Medikation und Elementardiäten zum Einsatz.
„Die Regulierung der Mikrobiota-Dysbalance erweist sich als einfacher, wenn gleichzeitig die Darmbarriere stabilisiert wird zum Beispiel durch Kombinationspräparate mit Kaffeekohle, Myrrhe und Kamille wie MYRRHINIL-INTEST“, weiß der SIBO-Experte zu berichten.
NORTASE®: Pflichttext Fachkreise
Anwendungsgebiete: Störungen der exokrinen Pankreasfunktion, die mit einer Maldigestion einhergehen. Zusammensetzung: 1 Kapsel enthält: Rizolipase (Lipase aus Rhizopus oryzae) entspr. 7.000 FIP-E., Protease aus Aspergillus oryzae mind. 54 FIP-E., Amylase aus Aspergillus oryzae mind. 700 FIP-E.. Sonstige Bestandteile: Hydroxypropylmethylcellulose (HPMC), Lactose-Monohydrat, Magnesiumstearat, Farbstoffe: Titandioxid E 171, Eisen (III)-oxid E 172. Enthält Lactose. Gegenanzeigen: Akute Pankreatitis, akuter Schub einer chronischen Pankreatitis, bekannte Überempfindlichkeit gegen Schimmelpilze (Schimmelpilzallergie) oder einen der sonstigen Bestandteile. Nebenwirkungen: Selten: unspezifische Begleiterscheinungen wie Diarrhoe, Übelkeit, Obstipation und Oberbauchbeschwerden sowie allergisch bedingte Atem- und Hautreaktionen nach berufsbedingter Sensibilisierung mit Schimmelpilzenzymen. Pharmazeutischer Unternehmer: Repha GmbH Biologische Arzneimittel, Alt-Godshorn 87, 30855 Langenhagen.
MYRRHINIL-INTEST®: Pflichttext Fachkreise
Anwendungsgebiete: Traditionelles pflanzliches Arzneimittel zur unterstützenden Behandlung bei Magen-Darm-Störungen mit unspezifischem Durchfall, begleitet von leichten Krämpfen und Blähungen ausschließlich aufgrund langjähriger Anwendung. Zusammensetzung: 1 überzogene Tablette enthält: Wirkstoffe: 100 mg Myrrhepulver, 50 mg Kaffeekohlepulver, 70 mg Trockenextrakt aus Kamillenblüten (4-6:1); Auszugsmittel: 60 % (m/m) Ethanol. Sonstige Bestandteile: Gelbes Wachs, Calciumcarbonat, Carnaubawachs, Cellulosepulver, Eisenoxide und -hydroxide E 172, Eisen(III)-oxid E 172, Sprühgetrockneter Glucose-Sirup, Kakaobutter, Macrogol 6000, Povidon K-90, Schellack (gebleicht, wachsfrei), hochdisperses Siliciumdioxid, Stearinsäure (Ph.Eur.) [pflanzlich], Sucrose, Talkum, Titandioxid E 171. Enthält Glucose und Sucrose (Zucker). Gegenanzeigen: Überempfindlichkeit gegen Kamille, andere Korbblütler, Myrrhe, Kaffeekohle oder einen der sonstigen Bestandteile. Nebenwirkungen: Häufigkeit nicht bekannt: Überempfindlichkeitsreaktionen insbesondere bei Allergikern. Pharmazeutischer Unternehmer: Repha GmbH Biologische Arzneimittel, Alt-Godshorn 87, 30855 Langenhagen.
Die im Text erwähnten Graphiken sowie eine Literaturliste erhalten Sie unter folgendem Pressekontakt: